続発性低ゴナドトロピン症の症状チェックツール
症状をチェックしてください
以下の症状のうち、当てはまるものを選択してください。
主なポイント
- 続発性低ゴナドトロピン症は下垂体や視床下部の機能低下が原因で、テストステロンが減少します。
- 主な症状は性欲低下、筋力減少、骨密度低下、気分障害です。
- 診断は血中ホルモン測定と画像検査の組み合わせで行います。
- 治療法はテストステロン補充療法、クロミフェン、HCGなどがあり、個別のリスクを考慮して選択します。
- 生活習慣の改善(運動、栄養、睡眠)は治療効果を高め、再発防止に役立ちます。
男性の更年期や性機能低下と聞くと、まずは「テストステロンが減った」ことを思い浮かべがちです。しかし、テストステロンが低い原因は必ずしも直接的に精巣の問題だけとは限りません。続発性低ゴナドトロピン症は、視床下部や下垂体がホルモン産生を十分に行えなくなることで起こります。 続発性低ゴナドトロピン症は男性の健康全般に影響を与えるため、正しい理解と早期対策が重要です。
1. 続発性低ゴナドトロピン症とは
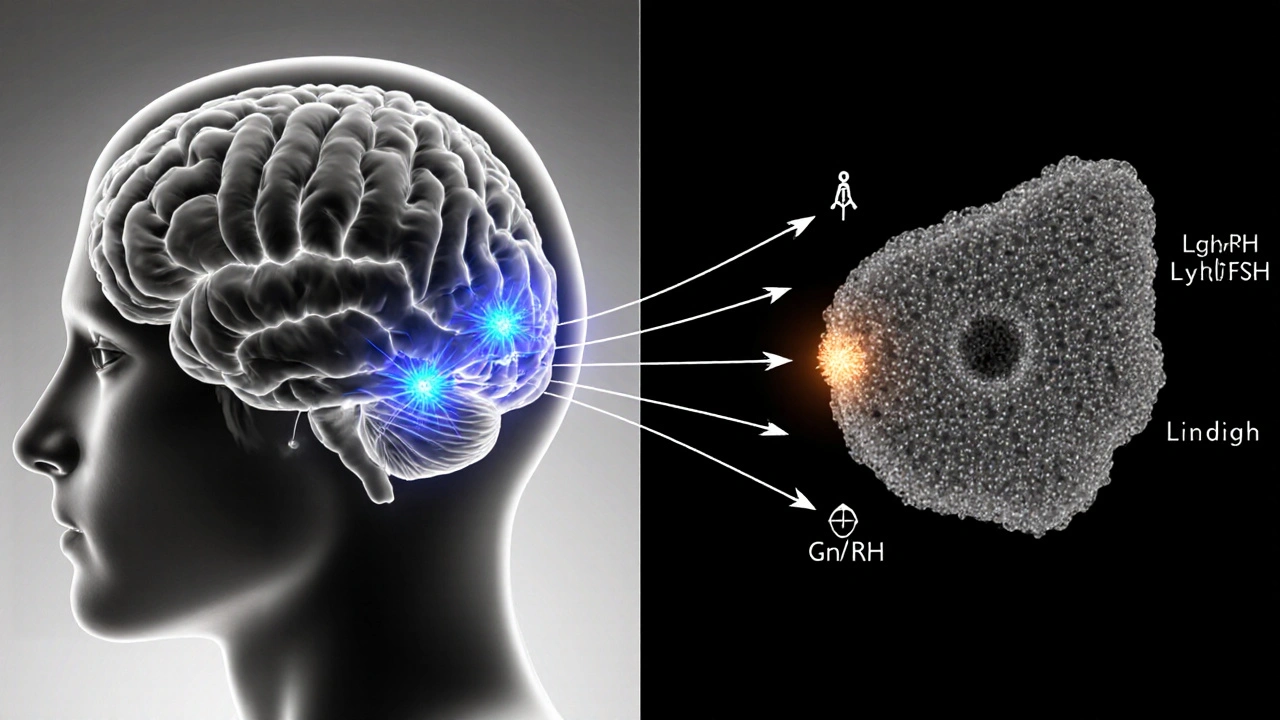
この疾患は、視床下部‑下垂体‑精巣軸(HPG軸)の上位部分に障害がある状態を指します。視床下部が分泌するGnRH(ゴナドトロピン放出ホルモン)が減少し、下垂体からのLH(黄体形成ホルモン)とFSH(卵胞刺激ホルモン)の分泌が低下、結果として精巣からのテストステロン産生が減ります。
2. 主な原因とリスク要因
- 下垂体腺腫や外傷による下垂体機能低下
- 視床下部の慢性炎症(例:肥満関連のインフラマトリーシンドローム)
- 全身性疾患:糖尿病、慢性肝疾患、腎不全
- 薬剤性:オピオイド、ステロイド、抗精神病薬など長期使用
- 放射線治療や外科手術によるホルモン分泌部位へのダメージ
特に糖尿病や肥満はインスリン抵抗性を通じて視床下部のホルモンバランスを乱すため、続発性低ゴナドトロピン症のリスクが高まります。

3. 症状と診断の流れ
症状は進行が緩やかで見過ごされがちです。代表的なものは以下の通りです。
- 性欲減退、勃起不全
- 筋力・筋肉量の減少、体脂肪増加
- 骨密度低下による骨折リスク上昇
- 倦怠感、集中力低下、うつ様症状
診断ステップは次の通りです。
- 血清テストステロン測定(午前10時前が推奨)
- 血清LH・FSH測定で上位ホルモンの低下を確認
- プロラクチンやTSHの測定で他の内分泌障害を除外
- MRIで下垂体の形態異常を評価
LHとFSHが低値で、テストステロンも低い場合に続発性低ゴナドトロピン症が疑われます。
4. 治療オプション比較
治療は原因と患者の全身状態に合わせて選択します。以下の表は主要な治療法の特徴をまとめたものです。
| 治療法 | 作用機序 | 投与形態 | 主な副作用 | 適応例 |
|---|---|---|---|---|
| テストステロン補充療法 | 直接的に血中テストステロン濃度を上げる | 皮下ゲル、パッチ、筋注、経口 | 多血症、前立腺肥大悪化、肝機能障害 | 明確な低テストステロン、症状が重度 |
| クロミフェン | エストロゲン受容体拮抗 → GnRH分泌促進 → LH/FSH増加 | 経口錠剤 | 視覚障害(まれ)、血栓リスク | 不妊治療経験者、若年層で妊娠希望なし |
| HCG(ヒト絨毛性ゴナドトロピン) | LH様作用 → 精巣でテストステロン産生刺激 | 皮下または筋肉内注射 | 注射部位痛、卵胞刺激過剰(稀) | LH欠乏が主因、テストステロン補充が難しい場合 |
| 生活習慣改善 | 体重減少・インスリン感受性向上 → 視床下部機能回復 | 食事・運動指導、睡眠管理 | 特になし(適切に実施すれば安全) | 軽症・リスク因子がある若年層 |
選択肢は単独でも組み合わせても使用可能です。例えば、生活習慣改善とテストステロンゲルを併用すれば、ホルモン補充の必要量が減り副作用リスクも下がります。
5. 生活習慣とセルフケアのポイント
- 週3回、30分以上の有酸素運動+筋トレを取り入れる
- 高タンパク・低炭水化物の食事で体脂肪を抑制
- ビタミンDと亜鉛はテストステロン合成に必要。サプリは医師と相談の上使用
- 睡眠は毎晩7〜8時間、就寝前のブルーライトは避ける
- ストレス管理(呼吸法、趣味)でコルチゾール上昇を防止
これらは治療にプラスになるだけでなく、心血管リスクや骨粗鬆症の予防にもつながります。

6. フォローアップと長期管理
治療開始後は3か月ごとに血中ホルモンと血球数、前立腺特異抗原(PSA)をチェックします。テストステロン補充の場合はヘモグロビン値が上がりすぎないように調整が必要です。副作用が出たら速やかに医師に相談し、投与量や薬剤の変更を検討します。
よくある質問
Frequently Asked Questions
続発性低ゴナドトロピン症と一次性低ゴナドトロピン症の違いは?
一次性は精巣自体の障害でテストステロンが直接減少し、LH・FSHは高値になるのが特徴です。続発性は上位の視床下部・下垂体が原因で、LH・FSHともに低下します。
テストステロン補充はどのくらいの期間続ければいいの?
症状が改善し、血中テストステロンが目標範囲に入ったら定期的な評価で減量や中止を検討します。多くの場合、最低でも6か月は継続し、効果と副作用を見極めることが推奨されます。
自然にテストステロンを上げる方法は?
適切な体重管理、筋トレ、十分な睡眠、ビタミンDと亜鉛の摂取が効果的です。過度なアルコールや喫煙は逆効果になるので注意が必要です。
副作用が出たらすぐに治療をやめるべき?
軽度の副作用なら用量調整で改善できることが多いです。血中ヘモグロビンが150g/L以上になるなど、明らかなリスクが出た場合は医師の指示で中止または他薬へ切り替えます。
妊娠希望がある場合の治療はどうすべき?
テストステロン補充は精子形成を抑える可能性があるため、クロミフェンやHCGが優先されます。専門医と相談し、妊娠計画に合わせた治療計画を立てることが重要です。
続発性低ゴナドトロピン症は放置すると生活の質が大きく低下しますが、適切な診断と個別化された治療で改善が期待できます。まずは信頼できる医療機関でホルモンチェックを受け、上記のポイントを参考に自分に合った対策を始めてみてください。

Rina Manalu - 15 10月 2025
非常に有益なガイドをまとめていただき、ありがとうございます😊。続発性低ゴナドトロピン症の診断と治療の流れが分かりやすく整理されています。
Kensuke Saito - 16 10月 2025
提示された治療法は標準的に見えるが、実は製薬企業の利益が背後にある可能性がある。慎重に検証すべきだ。
aya moumen - 17 10月 2025
わぁ、こんなに細かい情報が一括で読めるなんて、本当に助かります!!!テストステロン補充の副作用についても丁寧に解説されていて、感謝です!!!
Akemi Katherine Suarez Zapata - 19 10月 2025
すげぇ情報だね。でも、症状を放置すんのはやめよう。早めに医師に相談するべきだろ。
芳朗 伊藤 - 20 10月 2025
実際、テストステロン補充は血液粘度を上げ、心血管リスクを高める可能性があります。そのため、適切なモニタリングが不可欠です。
ryouichi abe - 21 10月 2025
とても役に立つまとめです!自分も同じく生活習慣の改善から始めました。ぜひ続けてみてくださぁい。
Yoshitsugu Yanagida - 22 10月 2025
ああ、また『必ず医師に相談』って言われるんだね。もちろん、でも実際にやるのは結構面倒くさいよね。
Hiroko Kanno - 23 10月 2025
この情報、結構わかりやすいね。ちょっと文字が多いけど、頑張って読めたよ。
kimura masayuki - 24 10月 2025
日本はもっと男性ホルモン問題に真剣に取り組むべきだ。
雅司 太田 - 26 10月 2025
その通りだよ。自分も同じ悩みがあって、生活改善が結構効果的だったんだ。
Hana Saku - 27 10月 2025
自己責任といっても、医療情報を甘く見てはいけません。正しい知識を持つことは社会的義務です。
Mari Sosa - 28 10月 2025
健康は身体だけでなく心のバランスも必要です。ホルモンはその一部に過ぎません。
kazu G - 29 10月 2025
本稿は学術的根拠に基づいており、臨床実践に有用です
Maxima Matsuda - 30 10月 2025
まあ、素晴らしいガイドですね。でも、実際に全員がそれを実行できるとは限らないですよ。
kazunori nakajima - 31 10月 2025
情報ありがとう😊。特にビタミンDと亜鉛の重要性は見逃せません。
Daisuke Suga - 1 11月 2025
本ガイドを読み進めるうちに、ホルモン軸の複雑さに改めて驚かされました。
特に視床下部からの信号伝達が低下することで、下垂体・精巣の連携が崩れるというメカニズムは明快です。
しかしながら、治療法の選択肢が多岐にわたるため、患者一人ひとりに最適なプランを立案することは容易ではありません。
テストステロン補充は即効性がありますが、血液粘度上昇や前立腺肥大への影響を考慮しなければなりません。
一方でクロミフェンはエストロゲン受容体拮抗による間接的な効果が期待でき、若年層に適しています。
HCGはLH様作用を通じて自然なテストステロン産生を促すため、長期的なホルモンバランスの維持に有利です。
生活習慣改善はしばしば過小評価されがちですが、体重管理とインスリン感受性の向上は視床下部機能の回復に直結します。
具体的には、週三回の有酸素運動と筋力トレーニングを組み合わせ、タンパク質中心の食事を心がけると良いでしょう。
ビタミンDと亜鉛はテストステロン合成の必須補因子であり、定期的な血中濃度チェックが推奨されます。
睡眠はホルモン分泌のリズムを司る重要な要素であり、7〜8時間の質の高い睡眠を確保することが不可欠です。
ストレス管理も見逃せません。過度なコルチゾールはテストステロン産生を抑制します。
定期的なフォローアップで血中ホルモンとPSA、血球数をモニタリングすれば、リスクを早期に発見できます。
特にヘモグロビンが150 g/Lを超える場合は投与量の調整が必要です。
最終的に、患者と医師が協働し、個別リスクとベネフィットを天秤に掛けることが成功への鍵です。
以上の点を踏まえて、包括的なアプローチを実践すれば、続発性低ゴナドトロピン症の克服は十分に可能です。