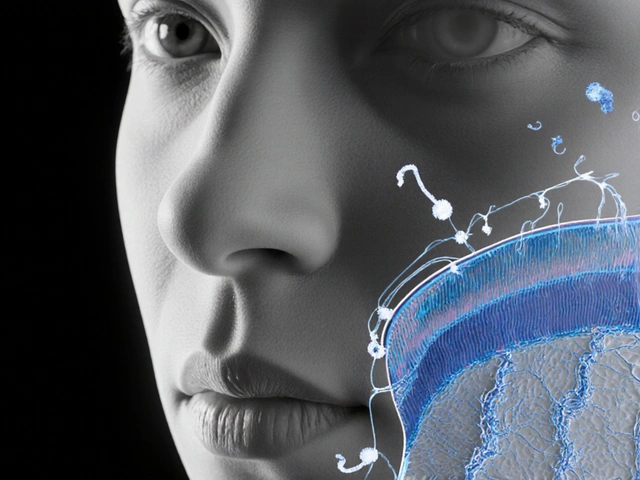
制御薬物(コントロールド・サブスタンス)の処方を処方せんから調剤するとき、たった1つのミスが、患者の命を脅かす可能性があります。数量が間違っている、使い方の指示が不明確、または処方者情報が偽造されている--これらのエラーは、薬局で日常的に起きているわけではありません。でも、起きてしまったときには、取り返しがつきません。2023年のDEA(米国薬物規制庁)の報告では、薬局での不適切な検証が、過去5年間で6,214件の規制違反の原因となりました。その多くは、数量と使用方法の確認が不十分だったことが原因です。
なぜ数量と使用方法の確認がこんなに重要なのか
制御薬物は、依存性や乱用のリスクが高い薬です。オピオイド(鎮痛薬)、睡眠薬、注意力不足治療薬など、これらは医療的に必要ですが、誤って大量に処方されると、過剰摂取や死亡につながります。DEAは、処方せんに記載された「数量」と「使用方法(sig)」を正確に確認することを、法律で義務づけています。なぜなら、この2つが、薬が「医療目的」で使われているのか、「転用」されているのかを判断する鍵だからです。
例えば、処方せんに「30錠」と書かれていても、実際には「90錠」が調剤されたらどうなるでしょう?患者がそれを1日3錠ずつ飲むように言われていたとしても、薬局がそれを無視して「1日1錠」と勘違いして180錠出せば、過剰摂取のリスクは爆発的に高まります。また、処方せんに「1日1回、食後」、と書かれていても、薬剤師が「1日3回」と解釈してしまえば、患者は知らないうちに3倍の量を服用してしまうのです。
2022年のCMS(連邦医療保険制度)のデータでは、メディケイドの処方せんのうち2%が、数量の不一致で却下されました。これは、薬局が「数量の数字」と「文字で書かれた数量」が一致しているかを確認していないからです。例えば、「三十(30)錠」と書かれていたら、数字の「30」と文字の「三十」が一致しているか、必ずチェックしなければなりません。この一見単純なチェックが、実は最も頻繁に見落とされるポイントです。
DEA番号の検証:偽造処方せんを突き止める3ステップ
処方せんに記載されたDEA番号(処方者登録番号)が本物かどうかを確認するのは、薬剤師の基本的な責任です。DEAは、この番号に数学的な検証ルールを組み込んでいます。このルールを知れば、98.7%の偽造番号をすぐに見抜くことができます。
DEA番号は、2文字+7桁の形式です。例:AB1234567
- 2文字目のアルファベットが、処方者の姓の頭文字と一致しているか確認します。処方者が「Smith」なら、2文字目は「S」でなければなりません。もし「AB」なら、姓が「S」でない医師のものなので、偽造の可能性があります。
- 1番目、3番目、5番目の数字を足します。例:1 + 3 + 5 = 9
- 2番目、4番目、6番目の数字を足して、その合計を2倍にします。例:2 + 4 + 6 = 12 → 12 × 2 = 24
- 上記2つの結果を足します。9 + 24 = 33
- この合計の「一の位」(ここでは3)が、DEA番号の7番目の数字と一致しているか確認します。33の1の位は3、7番目の数字も3なら、検証OKです。
この検証は、1分以内に完了できるはずです。薬局の現場では、このチェックを飛ばす薬剤師がいます。でも、DEAの調査では、この検証を怠った薬局の31%で、薬物の転用が発生していました。
数量と使用方法の検証:5つの必須チェックポイント
DEAとASHP(米国健康システム薬剤師協会)は、制御薬物の検証に最低5つのチェックポイントを推奨しています。その中でも、数量と使用方法の確認は、最も重要かつ頻繁にミスが起きる部分です。
- 1. 数字と文字の一致:「30錠」と「三十錠」は同じですか?「15mL」と「十五ミリリットル」?文字で書かれた量と数字が一致していない処方せんは、拒否してください。
- 2. 用量の妥当性:処方された量が、臨床ガイドラインに合っているか確認します。例えば、メトホルミン(メタドン)の処方量が1日80mgを超えていたら、CDCの変換係数(41-60mg/日は係数10)を使って、その量が安全かどうかを計算しなければなりません。この計算を間違えると、過剰投与のリスクが高まります。
- 3. 使用方法の明確さ:「1日1回、食後に服用」のように、明確に書かれているか?「prn」(必要に応じて)だけでは不十分です。患者が「必要なら飲む」と解釈して、1日に5回も服用する可能性があります。そのような処方せんは、処方者に直接確認してください。
- 4. PDMP(処方薬監視プログラム)の確認:49の州で義務づけられています。患者が過去30日以内に、同じ薬を何回処方されたかを確認します。例えば、3つの薬局で同じオピオイドを1週間で3回処方されていたら、それは「ドラッグ・シーク」の兆候です。PDMPのデータが24時間遅れている州では、このチェックが意味をなさないこともあります。カリフォルニアでは平均22分、テネシーでは9分かかるという差があります。
- 5. 処方者の確認:処方せんが手書きで読みづらい、または疑わしい場合、処方者の病院や診療所に直接電話で確認しましょう。薬剤師の多くが、毎日1回以上、処方者に電話していると回答しています。

手書き処方せんと電子処方せんの違い
2023年の調査では、独立薬局の42%がまだ手書き処方せんを扱っています。しかし、手書きの処方せんは、間違いの温床です。68%の薬剤師が、手書きの処方せんの字が読めなくて困っていると答えています。特に「5」が「S」に見えたり、「0」が「6」に見えたりするケースが頻繁にあります。
一方、電子処方せん(e-prescribing)は、98%のチェーン薬局で導入されています。電子処方せんは、数量や使用方法が自動的に正しく入力されるので、人為的ミスが減ります。しかし、電子化された処方せんでも、DSCSA(薬物供給チェーンセキュリティ法)の要求に従って、製品識別子(バーコード)の検証が必須です。FDAは2023年9月、この検証が99.9%の精度で行われることを義務づけました。
2026年までに、DEAはすべての制御薬物処方せんにQRコードを必須化する方針を発表しています。このQRコードには、処方者、患者、薬品、数量、使用方法のすべての情報が暗号化されて含まれます。薬局は、スキャナーで読み取るだけで、すべての検証が自動的に完了するようになります。
現場のリアルな課題:薬剤師が直面していること
Redditのr/Pharmacy_Techでは、薬剤師の投稿が毎日のように上がっています。ある薬剤師は、「メトホルミンの処方せんを確認するのに、15分以上かかる。CDCの変換係数を覚えていられない。毎回ネットで調べている」と書きました。
別の薬剤師は、「処方せんに『1日1回』と書いてあるのに、患者は『1日3回』と主張してくる。どうして?処方者に確認したら、『1日1回』だった。でも、患者は『前医が3回って言っていた』と言う。こういうケース、毎日ある」と語っています。
このように、検証は単なる「チェックリスト」ではありません。患者との対話、処方者との連絡、複雑な計算、システムの不整合--すべてを同時に処理しなければなりません。だからこそ、複数の検証ポイントが必須なのです。

検証のためのツールとリソース
DEAは無料のオンライントレーニング「OSCAR」を提供しています。87,412人の医療従事者が2023年にこのモジュールを完了しました。FDAのDSCSAガイドブック(Version 3.1)も、電子処方せんの検証手順を詳細に解説しています。
また、NABP(全米薬剤師協会)が運営する「PMP InterConnect」は、州間のPDMPデータを一括で確認できるツールで、薬剤師の評価は4.7/5です。このツールを使うと、検証時間が37%短縮されるというデータもあります。
2024年には、AIを活用したパターン認識システムが12州で試験導入されます。例えば、ある患者が1週間で複数の医師から同じオピオイドを処方されているパターンを、AIが自動で検知し、薬剤師に警告を出す仕組みです。しかし、アメリカ医師会は、このAIによる自動検証が患者のプライバシーを侵害する可能性があると懸念しています。
まとめ:正しい検証は、命を守る行為
制御薬物の数量と使用方法を確認するという仕事は、単なる「ルール遵守」ではありません。それは、患者の命を守るための最後の砦です。1つのミスが、過剰摂取、依存、死亡につながります。
薬剤師は、DEA番号の数学的検証、PDMPの確認、処方者の電話確認、CDCの変換係数の計算、数量の文字と数字の一致--この5つのチェックを、毎回、欠かさず行う必要があります。手書きでも電子でも、ルールは変わりません。検証の手順を軽視すれば、罰金(最大75万8,574ドル)や免許取消し、刑事責任にまで発展します。
2026年、QRコードが義務化されれば、検証はもっと簡単になります。でも、その日まで、あなたが手で行うチェックが、誰かの命を守るのです。
処方せんの数量が「30錠」と書かれているのに、文字で「三十(30)錠」と書かれていない場合、どうすればいいですか?
文字と数字の両方が明記されていることがDEAの要件です。文字で書かれていない場合は、不完全な処方せんとみなされます。薬剤師は、処方者に連絡して、正確な数量を再確認し、修正した処方せんを再提出してもらう必要があります。そのまま調剤すると、規制違反とみなされる可能性があります。
PDMPのデータが更新されていない場合、検証は無効になりますか?
PDMPのデータが遅れていても、検証を省略することはできません。たとえ1週間前のデータしか表示されていなくても、その情報と現行の処方せんを照らし合わせて、異常なパターンがないか判断する必要があります。データが古いことは、リスクの一つとして考慮し、他の検証ポイント(DEA番号、処方者確認など)をより厳密に行う必要があります。
メトホルミンの処方量が1日80mgを超える場合、CDCの変換係数はどう使いますか?
CDCのガイドラインでは、メトホルミンの用量が61mg以上80mg以下の場合、変換係数は「12」になります。つまり、患者が以前に他のオピオイドを服用していた場合、その等価量を80mg以上に換算するには、12を乗算して計算します。例えば、以前にヒドロコドンを1日60mg服用していた場合、メトホルミンに換算すると60×12=720mg相当になります。これは明らかに過剰なので、処方を拒否または再確認する必要があります。
処方せんに「prn」(必要に応じて)としか書かれていない場合、調剤できますか?
制御薬物の処方せんに「prn」とだけ書かれているのは、不十分な指示です。DEAとFDAは、明確な用量(例:1日1回、食後)、頻度(例:1日最大2回)、使用目的(例:痛みが強いとき)を明記することを要求しています。このような処方せんは、処方者に電話で確認し、修正してもらう必要があります。そのまま調剤すると、患者が過剰に服用するリスクが高まり、薬局が責任を問われます。
電子処方せんなら、数量の確認は完全に自動で大丈夫ですか?
いいえ。電子処方せんは、入力ミスを減らしますが、完全に自動ではありません。たとえば、処方者が「10錠」と入力したつもりが、実際には「100錠」と誤入力されていることがあります。また、DSCSAのバーコード検証は、製品の真偽を確認するだけで、用量や使用方法の妥当性はチェックしません。薬剤師は、常に最終的な確認を行う必要があります。



Yoko Kanno - 27 2月 2026
なんかこの記事めっちゃ細かく書いてるけど現実の薬局では1分で処方せん見てるんだよ?
DEA番号の計算?そんなの覚えてねーし
PDMP見てもデータ更新されてないし
そもそも手書きの『5』が『S』に見えるんならスキャンしろよ
薬剤師が人間じゃなくAIなら話は別だけど
Yury Fedorovsky - 28 2月 2026
制御薬物の処方確認は、医療倫理の基盤であると認識しております。
数字と文字の一致、DEA番号の検証、PDMPの確認は、いずれも法的義務として明確に定められております。
これらの手順を軽視することは、患者の安全を危険にさらす行為であり、厳粛に取り組むべきです。
技術的進歩は支援手段にすぎず、人間の責任と判断が不可欠であると確信しております。
Yasushi Kida - 2 3月 2026
おおおおお!!!これめっちゃ大事な話だよ!!!
俺の叔父がオピオイド過剰摂取で救急搬送されたんだよ!!
薬局で『1日1回』って書いてあったのに『1日3回』って言われて飲んでたんだよ!!
その薬剤師、DEA番号もチェックしてなくてPDMPも見てなかったんだよ!!
この記事、本当に命を救う情報だよ!!
薬剤師のみんな、この5つのチェックを毎日唱えて!!
あなたたちの手が、誰かの命を繋いでるんだよ!!
Tomonori Yanagida - 3 3月 2026
アメリカの制度を日本に持ち込むのは、国家主権の侵害である。
DEA?そんなアメリカの機関のルールに従う必要はない。
日本は日本独自の医療システムを持っている。
PDMP?それは監視社会の始まりだ。
電子処方せん?バーコード?それは政府のトラッキングだ。
薬剤師が人間の判断を放棄して機械に従うのは、日本文化の破壊である。
我々は、伝統的な薬剤師の知恵を守るべきだ。
そして、この記事の著者は、アメリカのプロパガンダに洗脳されている。
Juri Zunak - 3 3月 2026
非常に重要な内容を丁寧に整理してくださり、誠に感謝申し上げます。
制御薬物の処方確認は、単なる業務プロセスではなく、生命を守るための神聖な義務であると認識しております。
この情報が広く伝わることを心より願っております。
今後とも、このような貴重な情報を発信していただきますよう、心よりお願い申し上げます。
寿來 佐野 - 5 3月 2026
この記事、めっちゃリアルだなって思った。
俺も薬局でバイトしてたけど、手書きの処方せんで『10』が『100』に見えたことあるし、患者が『前医がこう言ってた』って言い出すの、毎日ある。
DEA番号の計算、最初はめんどくさかったけど、今じゃ自然と手が動く。
PDMP見たら、同じ薬を3つ違う薬局で処方されてる人、めっちゃ多いんだよな。
このチェックリスト、本当に毎日唱えてる。
薬剤師って、命の最後の砦だよね。
Hisataka Fukuda - 6 3月 2026
薬剤師の仕事って、実はすごく孤独だよね。
誰も見てないところで、毎日毎日、細かいチェックを繰り返してる。
この記事、本当に共感した。
数字と文字の一致、DEA番号、PDMP、処方者確認、用量の妥当性。
全部、当たり前のようにやってるけど、実はどれも命に関わってる。
ありがとう。この記事を読んで、自分の仕事の重さを改めて感じた。
同じように頑張ってる仲間がいるって、すごく心強かった。
Ryuuki Kun - 7 3月 2026
おっと、これは恐ろしいな。
DEA番号の検証ルール?それは政府の陰謀だ。
QRコード?それはチップが埋め込まれてる可能性がある。
AIがパターンを検知?それは個人の行動を監視するためだ。
この記事、実は大手製薬会社のプロパガンダだ。
薬剤師にチェックを強制して、薬の売上を増やそうとしている。
患者が過剰摂取?それは薬の副作用ではなく、政府の毒だ。
この情報を広めないと、我々は奴隷になる。
Shunli Ren - 8 3月 2026
制御薬物の処方確認における複数の検証ポイントは非常に重要であると認識しており、特に数量の文字と数字の一致という点については、人為的ミスを防ぐために不可欠なプロセスであると考えます。
しかし現実の現場では、時間的制約や人手不足、システムの不整合、処方者との連絡困難など、さまざまな要因が存在し、完全な検証が常に実施できるとは限らないという現状を理解する必要があります。
また、電子処方せんの導入が進んでいるとはいえ、バーコードの検証が製品の真偽確認に限定され、用量の妥当性までは判断できないという点は、技術的限界として認識すべきであり、薬剤師の臨床的判断力が依然として不可欠であることを強調したいと思います。
今後は、AIによる補助的な支援と、人間の最終的な責任のバランスをどのように取るかが、医療システム全体の課題となるでしょう。
David Talley - 9 3月 2026
この記事、涙が出た😭
薬剤師の皆さんが、誰にも見られないところで、毎日毎日、こんなに細かくチェックしてるって知らなかった。
数字と文字が一致してないって、ただのミスじゃなくて、命の線を引いてるんだよね。
DEA番号の計算、PDMPの確認、処方者に電話する勇気…
全部、普通の人がやるようなことじゃない。
あなたたち、本当に偉い。
ありがとう。今日も、誰かの命を守ってくれて。
❤️